Kolano skoczka - przewlekła choroba więzadła rzepki.
Kolano skoczka (tendinopatia więzadła rzepki) to nazwa dość często występującej jednostki chorobowej, dotyczącej przyczepu bliższego więzadła rzepki. Dotyka ona zazwyczaj osób, które uprawiając sport przeciążają układ wyprosty stawu kolanowego. Szacuje się, że choroba ta dotyka około 14% profesjonalnych sportowców. Występuję ona najczęściej w sportach z wykorzystaniem jakiejś formy wyskoku (stąd nazwa), a dokładnie, gdy wykorzystywane jest nagłe, forsowne napięcie mięśnia czworogłowego. Choroba ta też często występuje w sportach siłowych (np. podnoszenie ciężarów) czy np. wioślarstwie.
Przyczyną tej choroby są zmiany degeneracyjne (zwyrodnieniowe) więzadła rzepki, które powstają w wyniku zaburzeń gojenia mikrouszkodzeń. W wyniku nieprawidłowej przebudowy, w miejscu mikrouszkodzeń, gromadzą się chaotycznie ułożone cząsteczki kolagenu. Dodatkowo często dochodzi do wytwarzania zwapnień, co może być związane z awulsyjnymi uszkodzeniami (oderwane fragmenty rzepki) lub w wyniku procesu zwanego kostnieniem śródchrzęstnym (endochondral ossification).
W wyniku zaburzonej przebudowy dochodzi też do rozplemu nieprawidłowych komórek, czemu towarzyszy intensywna neowaskularyzacja (wytwarzanie nowych naczyń krwionośnych.). Jest to nieprawidłowo interpretowane jako stan zapalny, ale w badaniach mikroskopowych, nie są znajdowane komórki stanu zapalnego w miejscu uszkodzeń (dlatego niewłaściwą nazwą jest zapalenie więzadła rzepki lub patellar tendinitis).
Zmiany degeneracyjne (mikrouszkodzenia) lokalizują się przede wszystkim w części głębokiej przyczepu więzadła do rzepki.
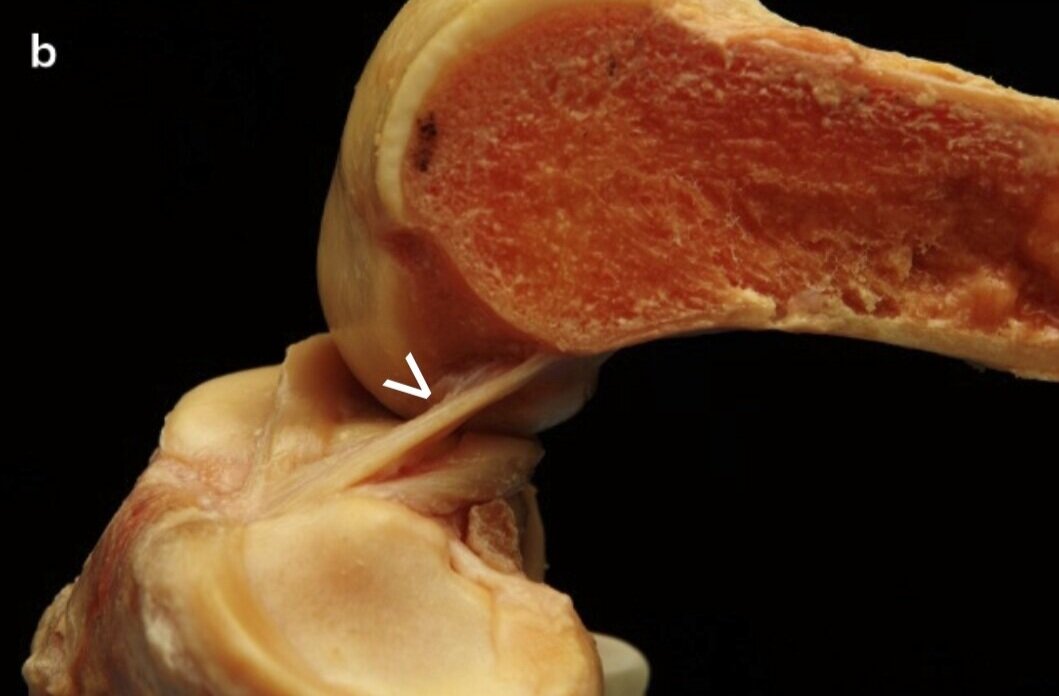
Anatomia stawu kolanowego. * oznacza miejsce uszkodzeń w przebiegu “kolana skoczka”
Obraz RM prawidłowego stawu kolanowego. Więzadło rzepki prawidłowe - jednorodne, o równej grubości na całej długości.
Badacze dopatrują się różnych przyczyn tej lokalizacji uszkodzeń. W części badań autorzy wskazują na największe obciążenia lokalizujące się właśnie w części głębokiej przyczepu więzadła rzepki, natomiast inne sugerują konfliktowanie (nadmierny ucisk) wierzchołka rzepki na tą część więzadła, co ma miejsce przy tyłopochyleniu rzepki z prominentnym wierzchołkiem. Kolejnym, już mniej „popularnym” uzasadnieniem jest zmniejszona rozciągliwość m. czworogłowego, co prowadzi do nieprawidłowego toru ruchu rzepki.
Prawdopodobnie jednak dochodzi do współistnienia kilku przyczyn, bo przecież nie u wszystkich osób, które mają podobne obciążenie treningowe, dochodzi do tego typu uszkodzeń.
Typowym objawem tej choroby jest ból zlokalizowany nieco poniżej rzepki pojawiający się w początkowym etapie treningu a ustępujący po rozgrzewce. W bardziej zaawansowanym stadium ból pojawia się już w trakcie zwykłego ucisku i nie ustępuje w trakcie treningu, co często uniemożliwia aktywność sportową.
Odpowiednikiem „kolana skoczka” u dzieci to ch. Sinding – Larsen, Johanson w przebiegu której dochodzi do uszkodzeń chrzęstnej części rzepki (przed zakończeniem wzrostu). W jej przebiegu dochodzi do fragmentacji chrząstki z wytwarzaniem wtórnych jąder kostnienia co skutkuje obecnością nieprawidłowych skostnień okolicy wierzchołka rzepki.
W większości sytuacji badanie kliniczne i wywiad wystarczą by zdiagnozować tendinopatię więzadła rzepki („kolano skoczka”), w sytuacjach wątpliwych diagnostykę należy poszerzyć o badanie RTG i USG, a w bardziej zaawansowanych i długotrwałych stanach, nie poddających się standardowemu leczeniu, warto wykonać badanie RM.
Poniżej przedstawię obrazy z w/w metod, które wskazują na obecność uszkodzeń więzadła rzepki.
RTG
W badaniu RTG przede wszystkim poszukujemy zmian kostnych – w „kolanie skoczka” można uwidocznić przede wszystkim drobne zwapnienia w okolicy wierzchołka rzepki. Bardzo często widoczne jest również pogrubienie / obrzęk więzadła rzepki, ale nie jesteśmy w stanie określić przyczyny tego obrzęku - w tym celu wykonuje się inne badania.
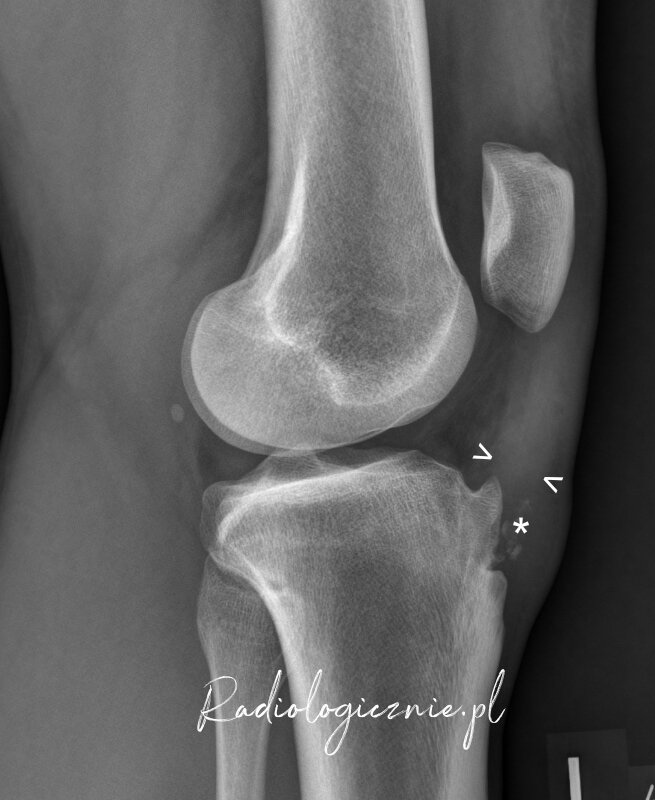
Typowy obraz RTG w przebiegu zaawanasowanej tendinopatii więzadła rzepki.
Widoczne są skupiska zwapnień (*) z nierównym zarysem wierzchołka rzepki (,,,). Dodatkowo w badaniu możemy zaobserwować poszerzenie cienia więzadła rzepki (> <). # - zwapnienie w przyczepie scięgna m. czworogłowego do rzepki.
W badaniu RTG dodatkowo oceniamy położenie rzepki w stawie rzepkowo – udowym, nieprawidłowe ustawienie może sprzyjać uszkodzeniom więzadła.
Badanie RTG ma również za zadanie wykluczenie innych kostnych patologii – np. przebyta / aktywna choroba Osgood – Schlattera.
RTG w przebiegu ch. Osgood - Schlattera. Widoczne pogrubienie więzadła rzepki (>) i skostnienia (*) w przyczepie dalszym więzadła rzepki do guzowatości piszczeli.
USG
Badanie USG jest najbardziej przydatną techniką w diagnostyce tendinopatii więzadła rzepki. Umożliwia ona dokładne określenie miejsca i rozległości uszkodzeń. USG pozwala na ocenę struktury włókien więzadła rzepki. W przebiegu „kolana skoczka” możemy zaobserwować różnego stopnia rozwłóknienie i zerwanie części włókien z ich pofalowaniem. Funkcja Power Doppler umożliwia ocenić unaczynienie, a jego wzmożenie jest bardzo typowe dla tej jednostki chorobowej.
Umiarkowanie nasilone zmiany degeneracyjne więzadła rzepki z obecnością uszkodzeń w części głębokiej (*) więzadła. Obszar uszkodzeń z zatarciem struktury włókienkowej (#). Część powierzchowna więzadła (>) o prawidłowej strukturze włókienkowej. Więzadło w całości pogrubiałe w części bliższej (okolica a przyczepu do rzepki)
Obraz USG PowerDoppler - obszar czerwony odpowiada nieprawidłowym naczyniom w obszarze największego uszkodzenia więzadła. W części dalszej więzadła nie są widoczne nieprawidłowe naczynia.
Badanie USG, jak RTG, pozwala również na ocenę innych struktur tej okolicy, mogących powodować podobne dolegliwości – np. uszkodzenie ścięgna m. czworogłowego, zapalenie fałdu tłuszczowego nadrzepkowego, uszkodzenie troczków rzepki, zapalenie kaletki przedrzepkowej.
Rezonans Magnetyczny
Badanie rezonansem magnetycznym (RM) umożliwia jeszcze bardziej kompleksową i precyzyjna ocenę uszkodzeń więzadła rzepki. RM uwidacznia pogrubienie ścięgna z wytworzeniem nieprawidłowej blizny w miejscu uszkodzenia. W tym badaniu lepiej (niż w badaniu USG) są widoczne przestrzenie płynowe, które wytwarzają się w wyniku zerwania i nieprawidłowego zrostu. Dodatkowo RM pozwala ocenić strukturę rzepki – w bardziej zaawansowanym stadium choroby obserwujemy również odczyn zapalny / obrzęk w obrębie wierzchołka rzepki.
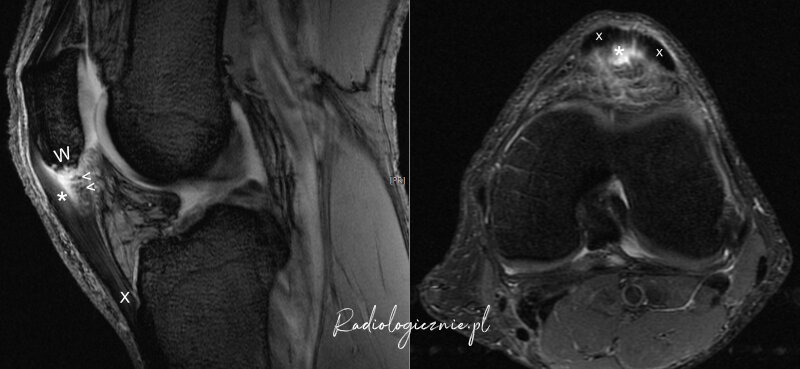
Typowy obraz RM umiarkowanie nasilonych zmian degeneracyjnych więzadła rzepki. Ognisko uszkodzeń (*) z niewidoczną strukturą włókienkową, pogrubieniem i rozwłóknieniem części bliższej więzadła rzepki.
Obraz RM z zaawansowanymi, przewlekłymi zmianami degeneracyjnymi więzadła rzepki. Widoczne częściowe zerwanie z przestrzeniami płynowymi (*) i zwapnieniami (<). Nierówna powierzchnia rzepki (W). Prawidłowa struktura więzadła rzepki (X) w części dystalnej i wokół uszkodzeń.
Rezonans magnetyczny pozwala również wykluczyć inne choroby, przebiegające z podobnymi dolegliwościami jak np. konfliktowanie fałdu maziowego przyśrodkowego, uszkodzenia powierzchni stawowej rzepki czy uszkodzenia łąkotek.
Iniekcje pod kontrolą USG
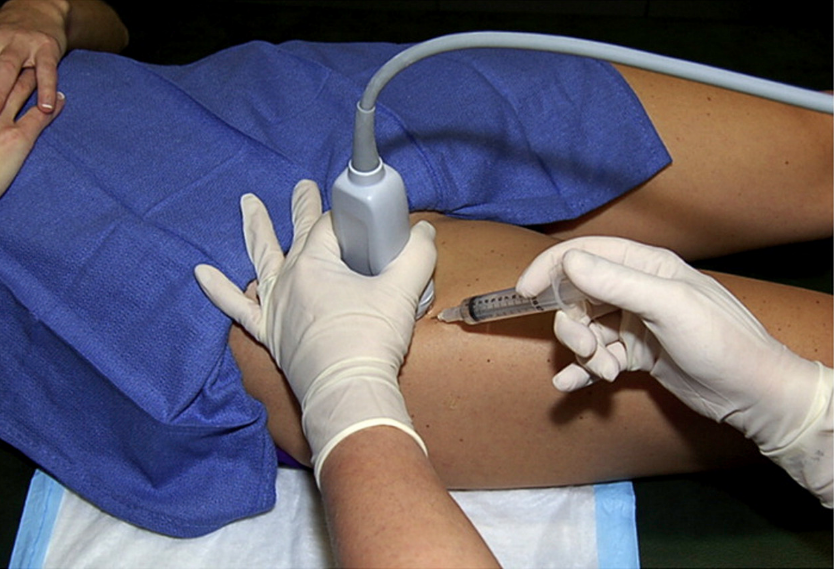
Badanie USG w codziennej praktyce spełnia również dodatkową funkcję – umożliwia bardzo precyzyjne podanie leku w miejsce uszkodzeń. Precyzyjna lokalizacja umożliwia nam się skupić tylko na uszkodzonym fragmencie więzadła rzepki, co zwiększa prawdopodobieństwo skuteczności metody i redukuje dolegliwości bólowe. Brak kontroli nakłucia skutkuje podawaniem leku (np. PRP - płytkopochodne czynniki wzrostu) do ciała tłuszczowego Hoffa i zdrowej części więzadła.
Film z USG z podania PRP do więzadła rzepki. Widoczna jest igła i rozwłóknianie więzadła przez penetrujący lek. # - rzepka, * - więzadło rzepki.
Dzięki kontroli USG możemy również bardziej precyzyjnie znieczulić okolicę wierzchołka rzepki – znieczulając gałązkę nerwu podrzepkowego biegnąca od nerwu odpiszczelowego, czy nasiękowo, otaczając więzadło rzepki przez roztwór anestetyku.
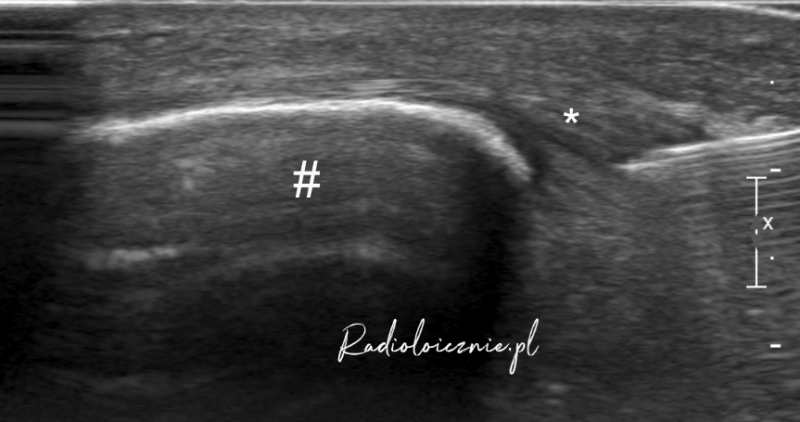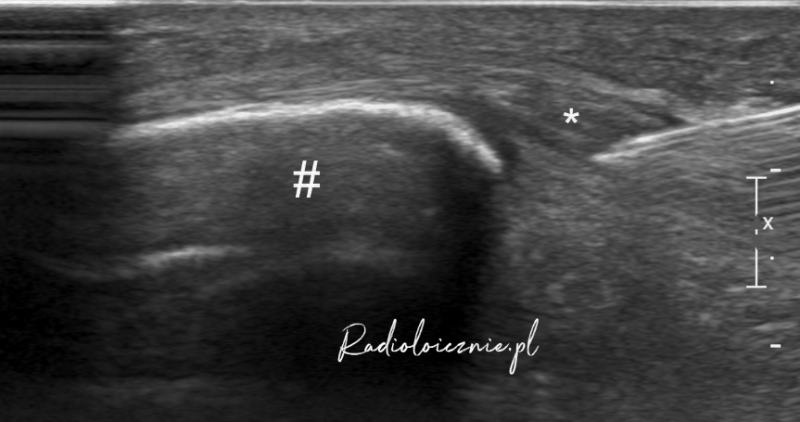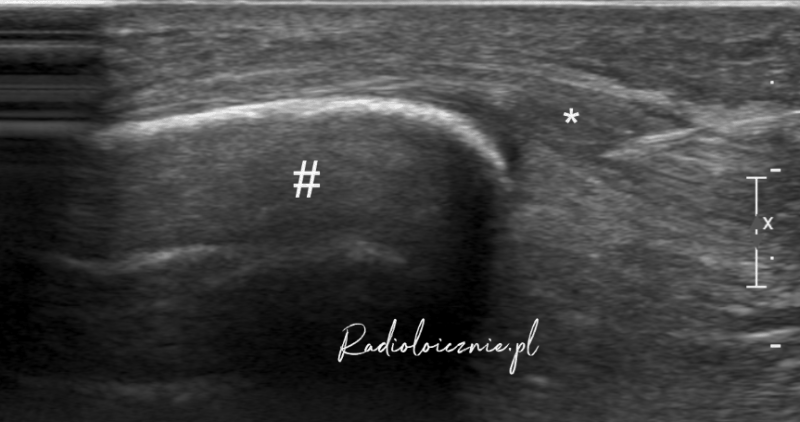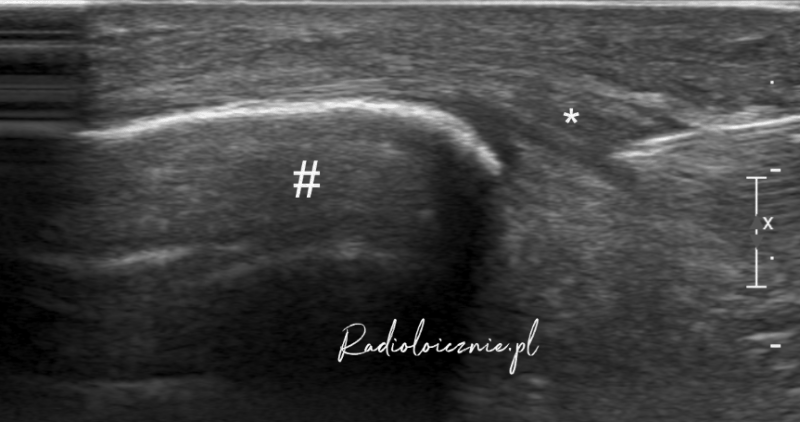
Obraz USG ze znieczulenia nasiękowego więzadła rzepki - widoczna jest igła i lek znieczulający opłaszczający więzadło.
* - więzadło rzepki
Kontrola leczenia
Przebudowa uszkodzeń przebiegu tendinopatii więzadła rzepki trwa bardzo – tzw. „turn-over” (przebudowa) kolagenu w przebiegu gojenia więzadła rzepki trwa co najmniej 1 rok – chaotycznie ułożone włókna kolagenu, muszą być zastąpione prawidłowymi cząsteczkami. Dochodzi do ustąpienia nieprawidłowych komórek i naczyń krwionośnych. Pierwszym objawem prawidłowej przebudowy jest zmniejszenie ilości naczyń krwionośnych, często jednak redukcja dolegliwości wyprzedza poprawę obrazu radiologicznego.
Po zakończeniu przebudowy więzadło nie uzyskuje w pełni prawidłowego obrazu – utrzymuje się pogrubienie i zaburzenie struktury włókienkowej, nie jest jednak obserwowane wzmożone unaczynienie. Z tego tez powodu kontrola leczenia w badaniu RM nie daje spektakularnych i szybkich zmian – nieprawidłowy obraz więzadła rzepki utrzymuje się znacznie dłużej niż dolegliwości i nadmierne unaczynienie. Kontrolowanie postępów leczenia w tym badaniu wymaga większych odstępów czasowych i świadomości lekarza i pacjenta, że obraz ten nawet po prawidłowym i skutecznym leczeniu nie zmieni się w przeciągu 1.-go roku.
Artykuły źródłowe:
Warden, S. J., & Brukner, P. (2003). Patellar tendinopathy. Clinics in Sports Medicine, 22(4), 743–759. doi:10.1016/s0278-5919(03)00068-1
O’Keeffe, S. A., Hogan, B. A., Eustace, S. J., & Kavanagh, E. C. (2009). Overuse Injuries of the Knee. Magnetic Resonance Imaging Clinics of North America, 17(4), 725–739. doi:10.1016/j.mric.2009.06.010
Khan, K. M., Bonar, F., Desmond, P. M., Cook, J. L., Young, D. A., Visentini, P. J., … Wark, J. D. (1996). Patellar tendinosis (jumper’s knee): findings at histopathologic examination, US, and MR imaging. Victorian Institute of Sport Tendon Study Group. Radiology, 200(3), 821–827. doi:10.1148/radiology.200.3.8756939